- Расскажите, что такое межпозвоночная грыжа?
Грыжа межпозвоночного диска — это локальное патологическое смещение фрагментов диска (пульпозного ядра) за пределы межпозвонкового дискового пространства. Я хотел бы описать строение межпозвоночного диска для понимания происходящих там патологических процессах и тактики лечения. По современным представлениям, межпозвонковый диск состоит из пульпозного (студенистого) ядра, фиброзного кольца и замыкательных (гиалиновых) пластинок. Фиброзное кольцо образовано фиброзными пластинками, которые расположены концентрически вокруг пульпозного ядра и разделены тонким слоем матрикса или прослойками рыхлой соединительной ткани.
Межпозвонковый диск является самой большой аваскулярной структурой в человеческом организме. Трофика диска осуществляется благодаря активно протекающим процессам диффузии молекул и ионов в ткань диска из внутрикостного кровотока, через замыкательные пластинки. В хрящевой замыкательной пластинке содержится сеть мельчайших капилляров. Источниками кровоснабжения позвонков являются артерии, отходящие непосредственно от аорты либо от её стволов. Пульпозное ядро – это «герметикоподобная» субстанция, которая обладает высокой гидрофобностью (способность накапливать в себе воду) за счёт молекул гиалуроновой кислоты. Гидрофобность обеспечивает осмотическое давления внутри диска. Хорошая гидрофобнасть пульпозного ядра обеспечивается хорошим питанием. Как только повреждаются замыкательные пластинки, сразу начинается проблема с питанием пульпозного ядра – положено начало развитию протрузии и в последующем грыжи диска. Основные факторы в развитии грыжи, это нестабильность позвоночно-двигательного сегмента (плохая работа многораздельных мышц, которые фиксируют два смежных позвонка), нарушения правильного двигательного патерна (биомеханики позвоночника, таза), нарушения артериального кровообращения и венозного оттока в позвоночно-двигательном сегменте. По стадии и специфике формы смещения пульпозного ядра или иного дискового материала выделяют - протрузию; -экструзия (грыжа); -секвестр (секвестрированная грыжа). По классификации выделяют грыжи фораминальные, экстрафораминальные, медианные, парамедианные, мигрирующие, транслигаментарные (по расположению в проекции среза позвоночника).
- Какие клинические проявления может вызывать межпозвоночная грыжа?
Основные проявления грыжи диска – это радикулопатия (сдавления корешка), чаще сдавления происходит за счёт отёка, а не компрессией непосредственно грыжей. В развитие отёка важную роль играет активация иммунного ответа и нарушение венозного оттока (первое, что сдавливает грыжа – это вены). Грыжа (а точнее отёк) может вызывать раздражение возвратного нерва и давить на заднюю продольную связку и в этом случае основное проявление — это люмбалгия, торакалгия, цервикалгия (боль в поясничном, грудном, шейном отделе позвоночника). Самое неблагоприятное проявление – это миелопатия (сдавление спинного мозга), крайне редкое проявление и в 100% требующее срочного оперативного вмешательства.
- Какова тактика лечения грыжи диска на современном этапе?
По снимкам МРТ мы можем достоверно оценить тип грыжи, ее локализацию, степень воздействия на невральные структуры, вероятность ее резорбции. Кроме того на МРТ можно проанализировать другие структуры (тела и суставы позвонков, мышцы и пр.).
Сопоставление выявленных изменений на МРТ с жалобами и осмотром пациента играет ключевую роль в определении тактики лечения. На первом этапе важна борьба с отёком и воспалением, так как при выпадение пульпозного ядра за пределы фиброзного кольца воспринимается иммунной системой как чужеродный агент. С этой целью мы применяем лечебные блокады - введение лекарственных препаратов инъекционным способом непосредственно в зону воспаления рядом с корешком и триггерные точки. Для точного определения источника боли, такие процедуры выполняются под контролем рентгена или УЗИ. Боль в конечностях, в спине, пояснице или шее проходит сразу после процедуры, а положительный эффект сохраняется на долгий срок (более месяца), в отличие от действия медикаментов группы НПВС, принимаемых пациентом энтерально.
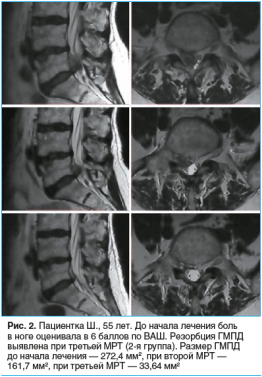
При радикулопатии пациенту назначаем антиконвульсанты. В нашей клинике мы проводим блокады с анестетиком и глюкокортикостеройдама под ультразвуковым контролем. После борьбы с отёком боль не всегда полностью регресируюет (особенно при радиклопатии), но будет наблюдаться её снижение (интенсивность, продолжительность). Если боль после блокады снижается на короткий период в нашей клиники проводиться радиочастотная абляция (РЧА). Важно также понимать, что обезболивающие препараты (НПВС, глюкокортикостеройды) и даже РЧА не воздействуют на причину боли, а лишь на время снимают отёк боль, воспаление и мышечный спазм. После снижения выраженности отёка и воспаления наше лечение направлено на резорбцию (рассасывание) межпозвоной грыжи. Если пациент обратился к нам на стадии когда воспаление и отёк снизились (в динамике уменьшилась боль, нет ночной боли и она не ограничивает пациента при передвижении), то мы сразу приступаем ко второй стадии. В 70-90% грыж позвоночника не требуют проведения операции или блокад, так как склонны к естественной резорбции (рассасыванию) - это физиологический процесс выздоровления, заложенный в организме. Большинству пациентов становится лучше в течение 6-8 недель с момента обострения, иногда даже без лечения. Однако, к сожалению, резорбция наступает не у всех и не всегда.
Многие пациенты, сами того не подозревая, препятствуют её наступлению, делая неправильные упражнения или используя небезопасные и шарлатанские методы лечения. На этапе резорбции применяем сосудистые препараты (пентоксифиллин, актовегин, нифтидрофурил) и препараты для улучшения нервно-мышеченой передачи (ипидокрин). Также в эту стадию активно применяем физиолечение, которое будет улучшать кровообращения и регенерацию в поражённом сегменте позвоночника - это лазер, внутритканевая электростимуляция по методу Герасимова, введение аутоплазмы в дугоотростачатые суставы под УЗИ контролем. Параллельно с этапом резорбции проводим реабилитацию (восставительный этап), которая включает в себя коррекцию двигательной активности, обучение правильному двигательному режиму, индивидуальную лечебную физкультуру, ударно-волновая терапия направленная на борьбу с мышечно-тоническим синдромом (синдром грушевидной мышце).
Специальные комплексы упражнений, кинезитерапия, физиотерапия стимулируют работу мышц и кровообращения, помогая таким образом улучшить обменные процессы в тканях нормализовать морфологию и биомеханику позвоночника, что позволяет не допустить хронизации боли и не допустить рецидива грыжи диска и приостановить (замедлить) развитие дегенеративного процесса позвоночника в виде формирование спондилоартроза, спондилёза, спинальногостеноза. Самостоятельно экспериментировать с консервативным лечением не стоит — его необходимо проходить под контролем врача. «Лечение межпозвоночной грыжи в домашних условиях» и самопроизвольные физические нагрузки могут усугубить ситуацию. Если у пациента наблюдается сдавление спинного мозга или корешков «конского хвоста», которое сопровождается нарушением функции тазовых органов (нарушения мочеиспускания и дефекации), снижение силы в н/конечностях (развитие нижнего парапареза) и отсутствует эффекта от консервативного лечения в течение 8 и более недель (сохраняется выраженная боль, онемение, хромота, слабость в отдельных группах мышц) то показано оперативное лечение.